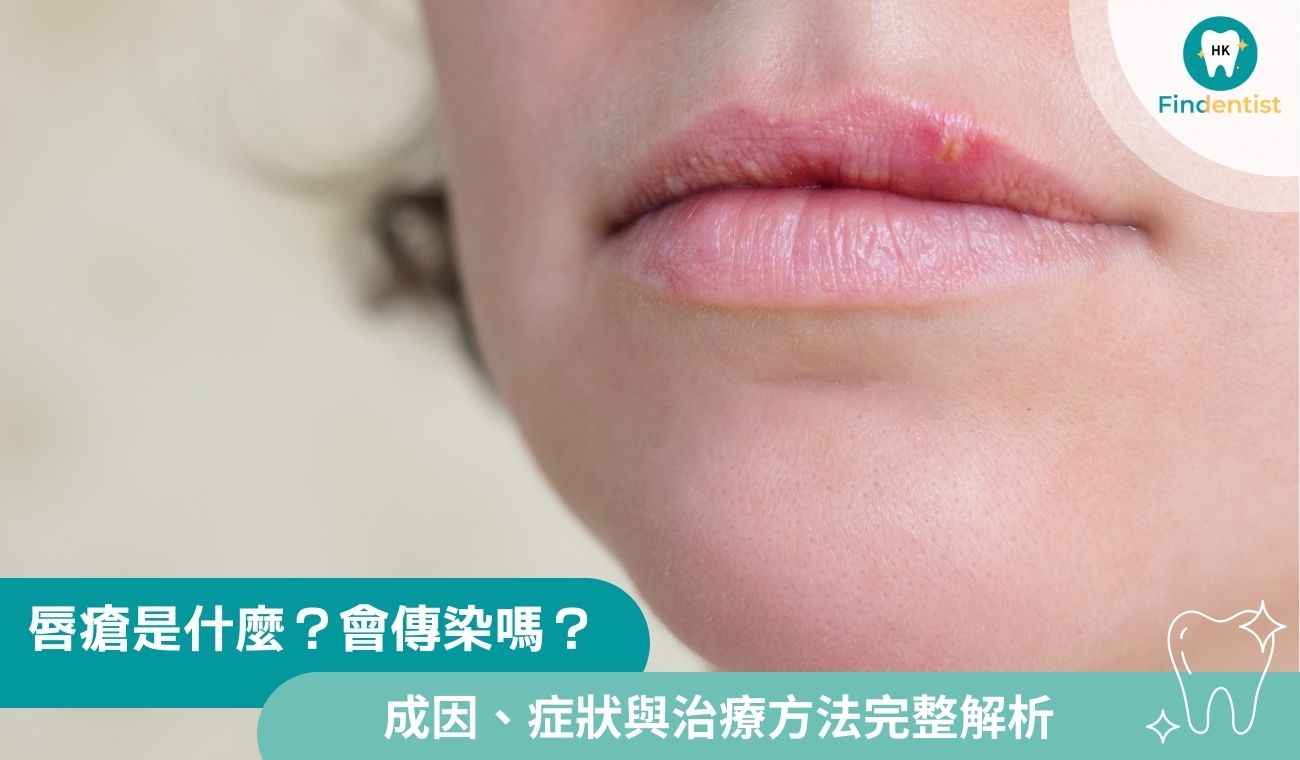
唇瘡是 HSV-1 病毒引起的口周感染,具傳染性,常因免疫下降、壓力或刺激復發,及早辨識並正確處理可縮短病程。
重點摘要
- 唇瘡屬病毒感染,與一般嘴破不同且會傳染
- HSV-1 病毒會潛伏 體內,免疫失衡時反覆活化
- 初期刺痛期是治療效果最好的時機
- 水泡期傳染力最高,避免接觸與共用物品
唇瘡是什麼?和一般嘴破有什麼不同?
唇瘡常被誤以為只是「嘴破長在嘴唇上」,但兩者本質其實完全不同。唇瘡是一種病毒感染造成的皮膚病灶,而一般嘴破多半是局部黏膜受傷或發炎,並不具傳染性。
很多人一開始只是覺得嘴唇刺刺的、癢癢的,沒放在心上,等到水泡冒出來才發現其實是唇瘡,這時傳染力已經達到高峰。
唇瘡是由什麼病毒引起的?
唇瘡是由單純皰疹病毒第一型(Herpes Simplex Virus, HSV-1)所引起。這類病毒的特性不是「感染一次就結束」,而是會在初次感染後,沿著感覺神經進入神經節潛伏,長期與人體共存。
當身體狀態穩定時,免疫系統可以把病毒壓制住;一旦平衡被打破,病毒就會重新活化,沿著原本的神經路徑回到嘴唇表面形成唇瘡。
HSV-1 與 HSV-2 的差異與感染位置
HSV 病毒主要分為兩型,差異如下:
| 比較項目 | HSV-1 | HSV-2 |
| 常見感染位置 | 嘴唇、口周 | 生殖器 |
| 常見表現 | 唇瘡、口唇水泡 | 生殖器疱疹 |
| 是否可能交叉感染 | 可能 | 可能 |
| 是否終身潛伏 | 是 | 是 |
需要注意的是,病毒型別並不等於感染位置,只是「常見分布」,實際判斷仍需搭配臨床症狀。
為什麼會長唇瘡?常見 4 大唇瘡成因
唇瘡並不是「免疫力差的人才會長」,而是病毒在特定條件下被重新啟動的結果。

病毒(HSV-1)潛伏
HSV-1 在體內處於「休眠狀態」時,並不會造成任何不適。不過一旦被活化,病毒會快速複製,沿著神經末梢到達皮膚表層,造成局部發炎、水泡與疼痛。
這也是為什麼很多人會發現,唇瘡總是復發 在同一側、同一個患處附近。
免疫力下降
免疫系統是壓制病毒的關鍵,只要防禦力短暫下降,就可能讓病毒有機會突破,例如:
- 感冒、發燒、身體不適期間
- 手術後或長期疲勞未恢復
- 慢性病或免疫功能較弱者
免疫力不是越強越不會長,而是「能不能穩定維持」。
壓力、熬夜與作息不規律
壓力會透過荷爾蒙與神經系統,間接影響免疫調節。許多患者回顧發作時間,常會發現與以下情況重疊:
- 長時間熬夜
- 工作或情緒壓力大
- 作息忽然大亂
這類誘因本身不會「製造病毒」,但會讓原本被壓制的病毒重新啟動。
日曬或嘴唇局部刺激
紫外線與物理刺激是常被忽略的誘發因子,例如:
- 長時間戶外活動卻未防曬
- 嘴唇乾裂反覆舔舐
- 摩擦、摳抓或咬到嘴唇
局部發炎與微小傷口,會降低皮膚防禦力,使病毒更容易活化。
唇瘡有哪些症狀?從初期到痊癒的完整變化
唇瘡通常有一個相對固定的演變過程,了解階段變化,有助於及早處理。

初期刺痛期
在外觀出現前,常會先感覺到:
- 刺刺的、灼熱感
- 局部緊繃或微癢
這個階段病毒已經開始活化,但皮膚尚未破壞,是介入效果最好的時期。
水泡期
接著會形成一群小水泡,內含大量病毒,特徵包括:
- 外觀透明或微黃
- 輕碰就痛
- 傳染力最高
此時不建議擠破或觸碰,否則可能擴散到周圍皮膚。
潰瘍與癒合期
水泡破裂後會結痂並逐漸癒合,疼痛感減輕,但仍需避免刺激。大多數人在 7 到 14 天內可完全恢復。
什麼情況下建議看醫生?
若出現以下狀況,建議由醫生評估診斷:
- 超過 2 週仍未癒合
- 疼痛劇烈或反覆惡化
- 發燒、全身不適
- 免疫功能低下者
唇瘡會傳染嗎?什麼時候傳染力最強?
唇瘡屬於具高度傳染性的病毒感染,但傳染風險並非從頭到尾都一樣,其中以水泡形成與破裂階段最為明顯。
病毒主要透過直接接觸病灶、水泡滲液,或接吻、共用餐具、毛巾、護唇用品等方式傳播,即使症狀看起來不嚴重,仍可能具有傳染力。
因此在唇瘡發作期間應避免觸碰病灶、與他人共用個人物品,並養成勤 洗手的習慣,同時特別避免親吻嬰幼兒或免疫力較弱者,以降低傳播風險。
嘴角生瘡怎麼辦?治療方法與日常護理
「嘴角生瘡」常是民間說法,生唇瘡處理原則應以控制病毒與減少刺激為主。
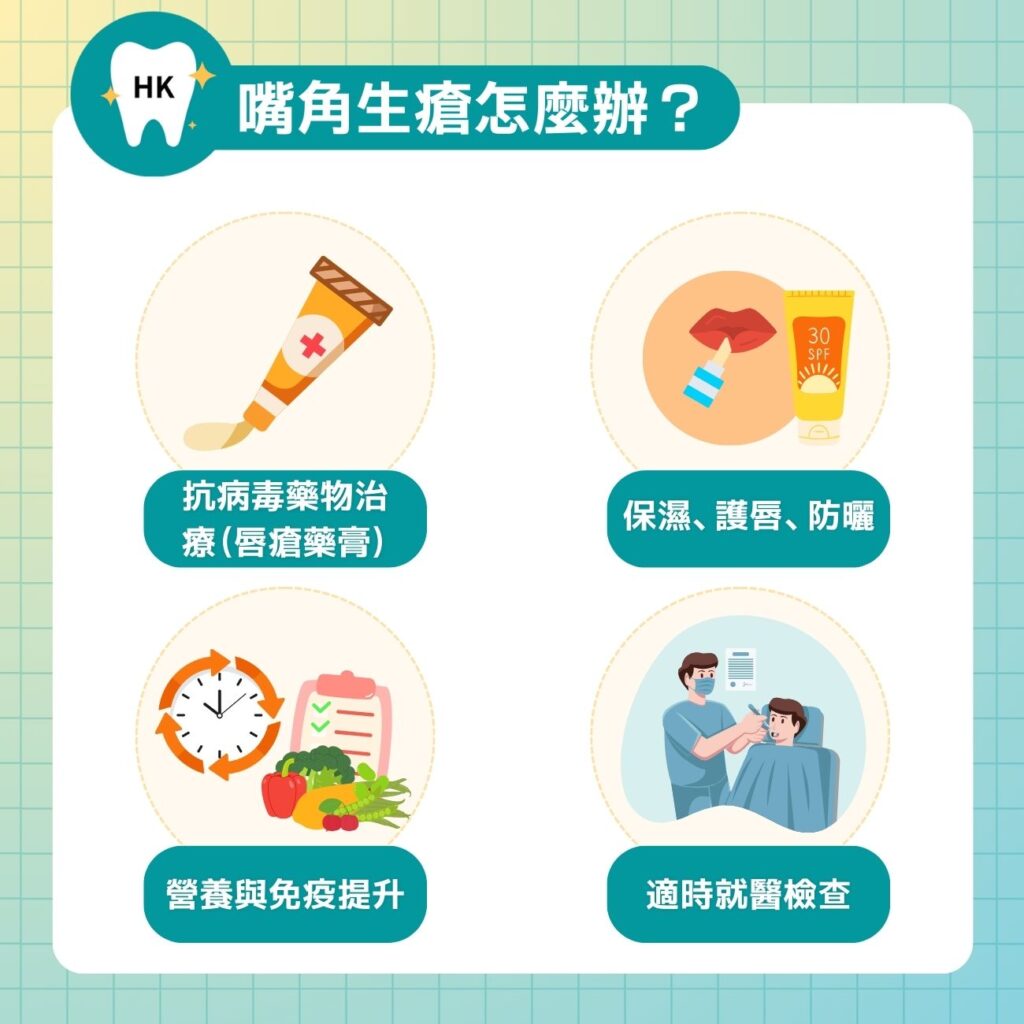
抗病毒藥物治療(唇瘡藥膏)
出現唇瘡可諮詢專業意見,選擇使用含阿昔洛韋(Acyclovir)的唇瘡藥膏。主要作用是抑制病毒複製、縮短病程,並降低疼痛與傳染風險,建議出現痛楚或 灼熱 感初期就開始使用。
塗抹 唇瘡膏 前先清潔雙手與患部,薄薄覆蓋病灶即可,避免摩擦或擠破水泡。需注意藥膏無法立即消除水泡,過晚使用或中斷塗抹,效果會明顯降低。
保濕、護唇、防曬
適當的局部照護能減少二次傷害:
- 使用溫和、不刺激的護唇產品
- 避免用手觸摸、舔嘴唇或撕結痂
- 戶外活動時加強防曬
營養與免疫提升
長期來看,維持規律作息、均衡飲食與壓力管理,有助於降低復發頻率,而非單靠短期補充。
什麼情況下建議看醫生?
若你的唇瘡出現以下情況,建議儘早就醫評估:
- 超過 2 週仍未癒合 或反覆惡化
- 疼痛明顯影響進食或說話
- 紅腫加劇、範圍擴大或出現化膿
- 合併發燒或全身不適
- 免疫力較弱者
及早就醫不一定代表病情嚴重,而是有助於判斷是否需要進一步藥物或調整治療方式。
關於唇瘡的常見迷思
不少人在嘴唇出現刺痛、水泡或潰瘍時,會直覺認為只是「火氣大、嘴破」或「最近太累」,其實多數情況並非外在刺激造成,而是體內潛伏的疱疹病毒被重新活化。
以下是幾種最常見、也最容易被誤會的迷思:
- 唇瘡只是普通嘴破:唇瘡屬於病毒感染,與一般嘴破不同,在水泡期具有傳染性。
- 上火或飲食不當才會長唇瘡:熬夜、辛辣只是誘發因素,真正原因是 HSV 病毒早已潛伏體內。
- 把水泡擠掉會好得比較快:擠破水泡讓反而可能延長恢復時間,增加細菌感染風險。
- 結痂後就不會傳染:在完全癒合前仍可能殘留病毒,仍需避免親密接觸。
- 常長唇瘡代表身體很差:反覆發作不等於體質差,而是免疫狀態與誘發條件需要調整。
這些迷思若未釐清,容易延誤處理時機,增加反覆發作與傳染的風險。
Findentist 好牙醫平台 提提你:
Findentist 作為牙科與口腔健康資訊整合平台,長期整理臨床中最常被忽略、卻與日常生活高度相關的唇瘡問題,協助你釐清網路上容易混淆的觀念,避免因誤解而延誤處理時機。
以下整理出幾個容易被低估的重點:
- 唇瘡不只是嘴唇長水泡,而是身體狀態失衡後的外在表現
- 唇瘡是否反覆發作,比單次症狀嚴不嚴重更值得關注
- 等到水泡出現才處理,往往已錯過最佳介入時機
- 預防唇瘡的重點不在根治病毒,而在降低再次被啟動的機會
常見問題
唇瘡會自己好嗎?
多數情況下會自行癒合,但不處理可能拉長病程,且增加傳染風險。
如何快速消除唇瘡?
沒有立即消失的方法,但在初期使用抗病毒藥物,可明顯縮短恢復時間。
唇瘡要幾多日先好?
一般約 7–14 天,視是否及早處理與個人體質而定。
嘴巴皰疹可以擦凡士林嗎?
凡士林只能保濕,無法抑制病毒,且需避免接觸水泡部位。
唇瘡要看醫生嗎?
若反覆發作、症狀嚴重或癒合異常,建議就醫評估。
Findentist 好牙醫,全港最專業的牙科資訊平台
唇瘡的重點不在水泡本身,而在於病毒何時被重新啟動。與其反覆處理表面症狀,不如從作息、壓力與免疫狀態著手,才能真正降低唇瘡反覆發作的風險。